「親の介護をしているけど、必要な知識がなくて不安」「看取りの具体的な内容を知りたい」と考えている方もおられるかもしれません。
看取り介護とは、回復の見込みのない方に対して行う介護のことです。肉体的、精神的な苦痛を軽減し、人間としての尊厳を保ち生活してもらうことを目的としています。看取りを行う場所としては、病院・自宅・介護施設があります。
本人や家族が希望する最期を迎えるためには、看取りについて正しく理解することが重要です。そこで今回は、看取り介護で大切なことや看取る場所について詳しく解説します。
目次
看取りとは

看取りとは、回復の見込みがなく死が避けられない方に対して無理な延命治療を行わず、人が自然に亡くなっていくまでを見守る過程のことを指します。
ここでは看取り介護やターミナルケア、緩和ケアについて詳しく解説します。
看取り介護とは
看取り介護とは、死を避けられない方に対して行う介護のことです。利用者の肉体的、精神的な苦痛を軽減し、人間としての尊厳を保ちながら生活してもらうことを目的としています。
看取り介護における大切なこととして、以下の3つがあります。
1. 身体的ケア
2. 精神的ケア
3. 家族のサポート
それでは詳しく解説していきます。
身体的ケア
看取り介護を行う際、まず初めに考えなければならないのが身体的ケアです。身体的ケアには、入浴や排せつケア、口腔ケア等が挙げられます。その他にも、居室の環境整備や定期的に様子を見る等の本人の身体に直接かかわること以外のものもあります。定期的に身体ケアを行い、何か変化があった際には、家族やかかりつけ医等に相談するようにしましょう。
精神的ケア
終末期は、痛みや苦痛がある場合、死への恐怖や不安が強くなります。このような状況の方には、精神ケアが必要です。家族や友人と話す時間を大切にしたり、本人がリラックスできるような環境づくりとして好きな香りや音楽を取り入れたりすることもあります。また、死を身近に感じることで「人生の意味や生きる目的」や「家族を残してしまうことへの後悔や不安」など、健康なときには意識していないことに悩む方は少なくありません。言葉に表現しにくい思いを聞き、側にいることも精神ケアにおいては重要です。
家族へのサポート
看取りを支える家族は、さまざまな不安に直面します。「最期を迎える場所はどこがいいのか」「看取りにはどのくらいの費用がかかるのか」など、本人の希望を尊重した看取りを実現しようと考える家族ほど、不安や悩みは大きくなるでしょう。家族の誰かが責任を抱え込んだり、ストレスがたまって体調を崩してしまったりしないよう注意が必要です。自宅での介護について困っている場合には、ケアマネジャーに介護サービスの調整や入居できる施設について相談できます。また、費用面でお困りの場合は、助成制度によって減免や払い戻しが受けられる可能性があるため、病院のソーシャルワーカーや自治体の窓口に確認してみましょう。
ターミナルケア(終末期医療)との違い
ターミナルケアとは、回復が見込めない方に対して提供される「医療的ケア」のことです。日本語では、「終末期医療」や「終末期看護」と訳されます。具体的には、病院などで点滴や酸素吸入を行います。
一方で、看取り介護(看取りケア)は、文字通り終末期に提供される「日常的な介護」のことです。具体的には、食事や排せつ介助、褥瘡予防のケアを行います。
ターミナルケアと看取りケアの共通点は、無理な延命治療を行わず穏やかな最期を迎えられるようにサポートすることです。また両者の違いとしては、「ターミナルケアは医療的なもの」であり「看取りケアは日常的な介護」であると言えます。
看取りと緩和ケアとの違い
緩和ケアとは、がんなどの命の危機に直面している方に対して、身体の痛みや精神的な辛さを和らげるために行われるサポートです。ターミナルケアと同様に、痛みや苦痛を緩和する薬剤投与などの医療的ケアがメインとなります。ただし、緩和ケアは病気の治療と並行して行われるため、必ずしも看取りにつながる訳ではなく、回復していくケースも含まれます。
延命治療・平穏死

延命治療と平穏死には、どのような違いがあるのでしょうか。延命治療とは、病気などで生命の維持が困難になった方に対して、一時的に延命するための医学的処置です。一方、平穏死とは、延命治療を受けず自然に衰弱して亡くなることを指します。
延命治療は、自発的に呼吸ができない方や食事ができない方に対して実施されるものです。人工呼吸器やチューブにつながれている患者が、本当に「人間の尊厳」を保てているのか疑問を感じる人は増えています。そんな中で、「その人らしい最期」を迎えるために「看取り」が注目され始めているのです。
看取りの場所
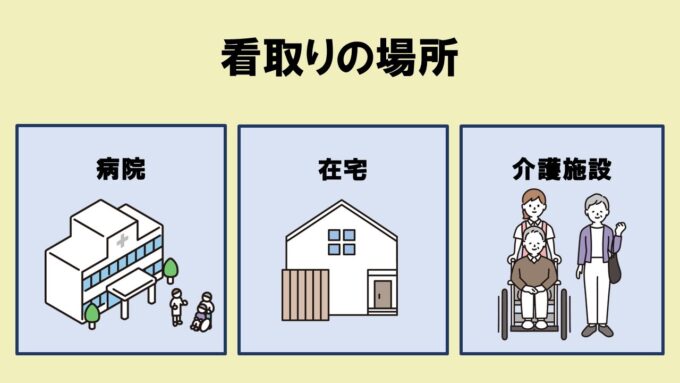
2000年の厚生労働省資料によれば、看取りケアが実施される場所として最も多いのは病院で全体の8割を占めています。次いで自宅、介護施設と続きます。
1. 病院 約81%
2. 自宅 約14%
3. 介護施設など 約5%
介護施設はわずか5%ですが、看取りに対応する介護施設は増加しています。ただし、どの介護施設でも看取りケアを提供しているわけではありません。事前に確認しておく必要があります。
厚生労働省.「看取り参考資料」.平成29年,2017.(参照 P.5)
https://www.mhlw.go.jp/file/05-Shingikai-12404000-Hokenkyoku-Iryouka/0000156003.pdf
在宅での看取り
在宅での看取りとは、終末期と判断された方が自宅で最後を迎えることです。残された人生を住み慣れた自宅で過ごしたいと考えるのは自然なことでしょう。厚生労働省によると、6割の方が自宅で終末期を過ごしたいと答えています。
厚生労働省.「看取り参考資料」.平成29年,2017.(参照 P.8)
https://www.mhlw.go.jp/file/05-Shingikai-12404000-Hokenkyoku-Iryouka/0000156003.pdf
在宅での看取りに関するメリットとデメリットは以下の通りです。
メリット
・住み慣れた自宅で療養できる
・家族や友人と残された時間を共有できる
・他人に気を使わなくてよい
デメリット
・介護をする家族の精神的・肉体的な負担が大きい
・専門的な医療ケアを受けられない場合もある
・緊急時の対応方法など、細やかな調整が必要
家族が介護のすべてを負担するわけではありません。ケアマネジャーや訪問看護、ヘルパーなどが「看取りチーム」を編成し、看取りをサポートしてくれます。
介護施設での看取り
これまでは終末期は病院で療養することが一般的でしたが、近ごろは、看取りに対応する介護施設が増えています。公的な特別養護老人ホームや介護老人保健施設をはじめとして、民間の介護付き有料老人ホームやグループホーム、サービス付き高齢者向け住宅などでも看取りに対応をしているところがあります。
介護施設での看取りは、医療や看護をメインとするのではなく、介護スタッフのケアによって支えられています。
メリット
・家族の負担が減る
・徐々に体力が低下して介助が必要になってくる終末期に、
住み慣れた空間でなじみのスタッフからケアを受けられる
デメリット
・看取りに対応する介護施設が限られている
・ほとんどの施設では医師や看護師などの医療スタッフの勤務は限定的であるため、夜間や緊急時に迅速な医療対応を受けることが難しい
病院での看取り
病院の看取りでは、痛みや苦痛を緩和する薬剤投与やケアを中心として行われます。24時間体制で医療従事者によるケアが受けられるという安心感から、病院を希望する方は少なくないでしょう。
メリット
・医師や薬剤師、看護師などの医療スタッフが、緊急時にも迅速に対応できる
デメリット
・医療行為がないと入院できない
・病院は治療を優先する場所であるという特性上、モニターのアラーム音やナースコールの音で気持ちが落ち着かない方もいる
・介護施設のように生活を重視する環境ではないため、面会の人数や時間に制限があり、終末期に家族と満足に会えない可能性がある
看取りの準備の具体的な流れ
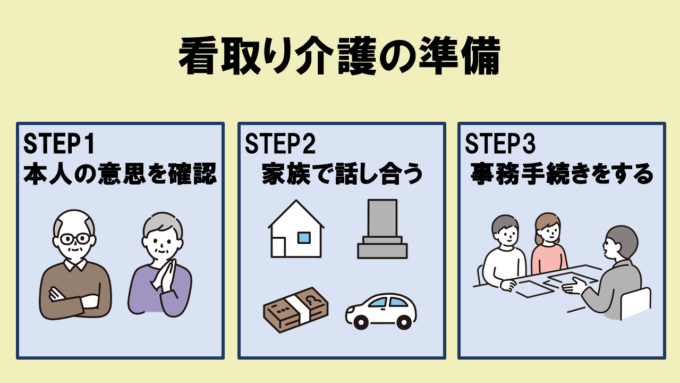
在宅で看取るためには、患者と家族だけでなく医師や看護師などの医療スタッフ、介護スタッフ、ケアマネジャーなどの協力と連携が必要です。在宅での看取りを考えている場合は、以下の流れに沿って準備をしていきましょう。
STEP1 本人の意思を確認する
在宅での看取りにおいて、何よりも大切なのは患者本人の意思です。患者が在宅での看取りを希望しているのかについて、言葉だけでなく書面でも確認します。本人が記入・署名した「リビング・ウイル」や「医療判断代理委任状」、また、本人の意思を細かく確認できる「エンディングノート」などを活用し、患者本人が在宅での看取りを希望していることを確認していきましょう。なお、リビング・ウイルとは、日本尊厳死協会が発行する終末期医療に対する意思を表示する書類です。延命措置を行うのか、治癒の見込みがないときは医療行為を受けないのかについて患者本人の意思で記入します。「医療判断代理委任状」は患者が医療判断に関わる意思表示を一時的あるいは恒久的に失った場合に、患者本人の代わりに医療判断を行う人を指名する書類です。いずれの書類も患者の意思を確認できる書類として使用されるので、意思表示ができる段階で作成しておくことができます
STEP2 家族・親族で話し合う
どのような看取りを希望するかは、最終的には患者本人の意思によって決定します。しかし、患者が意思を決定する際に、家族や親族がどのように考えているのか尋ねることは大いに参考になるでしょう。死や終末期について話し合っていない家庭も多いため、具体的な看取りの計画を立てる際には家族や親族と話し合うことも欠かせません。
STEP3 事務手続きをする
人材の手配
在宅で看取る場合は、医師や看護師、介護員などの人材の手配が必要です。主治医やケアマネジャーと話し合い、在宅でケアを受けられるように人材の手配を行いましょう。
用品の手配
在宅で看取る場合、介護用品や医療機器を自宅に導入する必要があります。こちらも主治医やケアマネジャーと話し合って、必要な用品を手配しましょう。なお、用品によってはレンタルではなく買取が必要になることもあります。
行政の手続き
24時間365日体制で医療を受けられるようにすることで、医療費がかさむようになります。「高額療養費制度」の手続きを行い、収入等で決定する上限額以上の費用がかからないようにしておきましょう。なお、高額療養費制度では、12か月以内に3回以上上限額に達した場合には、4回目からは上限額が引き下げられる「多数回該当」もあり、さらに医療費を軽減することができます。在宅での看取りとは、患者が慣れ親しんだ自宅において最期まで過ごせるようにサポートすることです。日本では在宅で亡くなる方よりも医療機関で亡くなる方が多く、病気を患っている方が在宅での看取りを希望する場合は、医療機関との連携やサポートが必要になります。在宅での看取りを選ぶことで、患者本人の意思を最大限に尊重し、最期の瞬間を本人も介護者も大きな充足感を持って迎えられるでしょう。
看取り介護の平均期間はどのくらい?

看取り介護では、本人の状態は極めて変化しやすいです。病気や本人の状態によって個人差があるため大きく異なりますが、一般的に終末期の方は数週間~半年程度で最期を迎えると言われています。
看取り介護が始まり、安定期や不安定期を経て最期の時を迎えます。食事摂取量や体重が減り、衰弱が目立ってくると家族の精神的負担も大きくなるでしょう。一人で抱え込まず、医師や看護師、介護職などサポートしてくれる専門家に不安な気持ちを相談されることをお勧めします。
安らかな最期を迎えてもらうためには

「看取り」とは、無理な延命治療を行わず人が自然に亡くなっていくまでを見守る過程のことです。尊厳を保ち、その方らしい最期を迎える「看取り」は注目され始めています。
在宅での看取りは、住み慣れた自宅で大切な家族や友人と時間を共有できるメリットがあります。しかし家族の肉体的・精神的な負担は大きくなりやすく、緊急時対応についての調整も必要です。自分ひとりで抱え込まず、主治医やケアマネジャーなどの専門家に相談しましょう。
「介護の広場」では、在宅介護をはじめ看取り介護で悩みを持つ人たちが介護の悩みを投稿することで、介護経験のある一般の方や介護の専門家から回答をいただけます。介護に悩んでいる方は、ぜひお気軽にご利用ください。
「看取りとは?看取り介護で大切なこと3選、看取る場所を解説」に関連する記事
看護師資格修得後、病棟勤務・透析クリニック・精神科で『患者さん一人ひとりに寄り添う看護』の実践を心掛けてきた。また看護師長の経験を活かし現在はナーススーパーバイザーとして看護師からの相談や調整などの看護管理に取り組んでいる。